胃癌4 治療:外科治療
胃癌の外科治療
胃早期癌については、内視鏡治療が長足の進歩を遂げています。施設によっては、早期癌治療は内視鏡を第一選択としている施設も増えてきました。
しかし、進行癌では内視鏡治療での治癒は望めず、外科治療が必要です。胃癌の手術は良性の胃潰瘍とはまったく異なります。
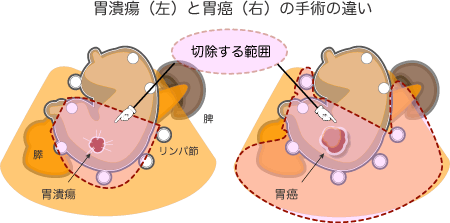
進行癌ではリンパ節へ転移する可能性があるので、胃周辺のリンパ節も切除します。また、周囲の臓器に接しているときは、その臓器をいっしょに切除することもあります。
一般によく用いられる手術は、胃の下部2/3を切除する幽門側胃切除術と、胃をぜんぶ切り取る胃全摘術です。胃の一部を切除したり、胃の上部を切除する手術(噴門側切除術)は適応がひじょうに限られています。
幽門側胃切除術
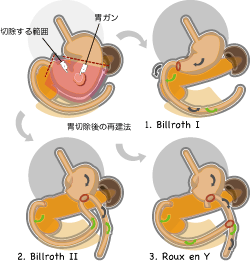
胃の下部(十二指腸に近い部分)を2/3あるいは3/4切除する方法です。胃癌の手術としてもっとも一般的でよくある手術です。
対象となるのは、胃の中下部を中心とする進行癌です。胃の周囲のリンパ節を含んだ組織を一塊として切除します。
胃を切除した後に上部消化管を再建しますが、一番よくもちいられるのは、残った胃と十二指腸を吻合するビルロート1法です。食物の流れと十二指腸液の流れが手術前と同じなので、生理的です。むかしから定型的に行われている手術で、胃の手術の基本です。
残った胃が小さく、胃と十二指腸が距離があってつなぎにくい時があります(無理につなぐと、十二指腸液が残胃や食道へ逆流し、逆流性食道炎をひきおこします)。この場合は、十二指腸側は閉鎖し、小腸と胃をつなぐ方法が行われます(ビルロート2法、あるいはルーワイ法)。
胃全摘術
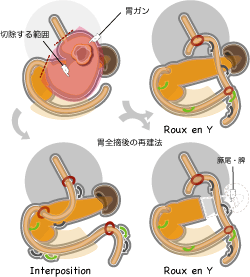
胃の上中部を中心とした進行癌、あるいは低分化癌で胃全体に癌がひろがっているような症例では、胃を全部摘出する「胃全摘術」が選択されます。リンパ節転移の状態や、周囲への浸潤があるときには、膵臓や脾臓も合併切除することもあります。
胃を全部取った後は、食道と小腸をつなぎます。食道は血流が乏しい臓器なので、胃全摘術のあとの縫合不全(吻合したところが漏れること)が、昔は珍しくありませんでした。さいわい、完全静脈栄養(TPN)や自動吻合器の導入により、今では縫合不全もほとんどおこらず、安全な手術となりました。
胃全摘後の再建術は、食道と小腸、小腸と小腸をつなぎ、十二指腸側は閉鎖してしまう「ルーワイ法」が一番よく用いられます。それ以外では、食道と小腸、小腸と十二指腸、小腸と小腸の3箇所をつなぐ「空腸間置法」もあります。
腹腔鏡補助下胃切除術
腹腔鏡を使った手術は、胆石にはじまり徐々に悪性腫瘍に採用されてきました。お腹の創が小さいので、術後の回復が早いこと、痛みが少ないこと、腸閉塞などの術後合併症が少ないと考えられること、が長所です。大腸癌では、超進行癌以外は腹腔鏡手術を標準術式とする施設もふえています。
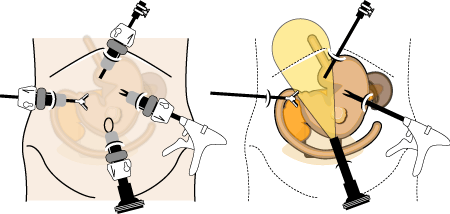
胃の場合は予後がわるいこと、手術で処理しなければならない血管系が多いことなどより、大腸癌よりも適応が限られています。早期癌についての内視鏡治療は、逆に大腸癌よりも進んでいますから、たとえば「内視鏡治療をしたが、リンパ節転移の可能性が疑われるので手術が必要」といったときに行われます。
腹腔鏡手術はまだまだ発展途上の手術で、施設や術者の経験の多寡が成績を左右します。今後のさらなる発展、適応の拡大が期待されます。


